有機栽培コーヒーの保存方法|鮮度を保つコツ
結論
「空気・光・湿気」を避けることが基本です。
保存のポイント
-
密閉容器
-
冷暗所
-
挽くのは飲む直前
まとめ
良い豆ほど、保存方法で味が大きく変わります。
▶ 新鮮な有機栽培コーヒーを見る
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/
「空気・光・湿気」を避けることが基本です。
密閉容器
冷暗所
挽くのは飲む直前
良い豆ほど、保存方法で味が大きく変わります。
▶ 新鮮な有機栽培コーヒーを見る
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/
向いています。
家庭で飲む頻度が高い
残留農薬リスクを避けられる
ミルクと合わせても雑味が出にくい
家族で飲むコーヒーほど、安心感は重要です。
▶ 有機栽培コーヒー一覧
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/
カフェイン量は栽培方法より品種・焙煎度の影響が大きいです。
深煎り → やや少なめ
浅煎り → やや多め
有機栽培=低カフェインではありませんが、
体にやさしく感じる人が多いのは事実です。
▶ 有機栽培コーヒーを探す
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/
問題ありません。むしろ向いています。
砂糖・添加物なし
香りで満足感が高い
ブラックで飲みやすい
飲み過ぎは避け、1日2〜3杯を目安に。
ダイエット中は「質の高いコーヒー」を選ぶのがコツです。
▶ 有機栽培コーヒー一覧
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/
雑味の原因となる化学肥料・農薬の影響が少ないためです。
土壌環境が安定
豆の成熟が自然
焙煎時の焦げ臭が出にくい
コーヒーが「重い」と感じる人ほど、有機栽培との相性は良好です。
▶ 有機栽培コーヒーを見る
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/
「オーガニック」と「無農薬」、似ているようで実は意味が違います。
オーガニック:認証制度あり(基準が明確)
無農薬:表示ルールが曖昧な場合がある
基準が明確な方が、
・継続的な品質
・第三者チェック
が担保されます。
安心して選ぶなら、基準が明確な有機栽培コーヒーがおすすめです。
▶ 有機栽培コーヒー一覧
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/

認証
生産背景
信頼できる販売元
この3点をチェック。
「安さ」より「安心」。
初めての方こそ、基準が明確な商品から始めるのが安心です。
▶ 初心者向け有機栽培コーヒー一覧
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/

有機栽培:環境・農法重視
フェアトレード:生産者の生活重視
近年は両方を満たすコーヒーも増えています。
背景を知ると、コーヒー選びが楽しくなります。
▶ 有機栽培コーヒーを見る
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/

カフェイン量に注意すれば問題ありません。
量を控える
信頼できる原料
体調に合わせる
不安がある時期ほど、原料の安心感は重要です。
▶ 安心して選べる有機栽培コーヒー
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/

手作業が多い
認証コスト
収穫量が少ない
「高い」ではなく
“背景にコストがかかっている” だけ。
価格だけで判断せず、価値で選ぶのがポイント。
▶ 有機栽培コーヒーを見る
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/

雑味が少ない
香りが自然
後味がすっきり
土壌の微生物環境が整っているため。
味の違いは、飲み比べると分かります。
▶ 有機栽培コーヒー一覧
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/

価格がやや高い
流通量が少ない
味に個性がある
安心して毎日飲める
後味が軽く飲みやすい
デメリットを理解した上で選ぶと、満足度は高くなります。
▶ オーガニックコーヒー一覧
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/

原則として使われていません。
病害虫対策は自然由来の方法
手間と時間がかかる
その分、価格はやや高め
安心感
土壌を守れる
持続可能な農業
農薬が気になる方には、有機栽培コーヒーは非常に相性が良い選択です。
▶ 有機栽培コーヒーの詳細を見る
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/

「オーガニック=体にいい」と聞くものの、本当なのか気になりますよね。
オーガニックコーヒーは、残留農薬リスクを大幅に減らせる点で安心感が高い飲み物です。
有機JASでは農薬使用が厳格に制限
土壌・水質管理が徹底
長期摂取のリスク低減が期待できる
「オーガニック=万能」ではありませんが、
毎日飲むものだからこそ差が出るのがコーヒーです。
安全性を重視するなら、
・認証のある有機栽培
・生産背景が見える商品
を選ぶことが重要です。
▶ 有機栽培コーヒーを探している方はこちら
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/

「有機栽培コーヒー」という言葉を見かけることが増えましたが、
実際に何が違うのか、はっきり説明できる人は意外と少ないかもしれません。
有機栽培コーヒーとは、農薬・化学肥料に頼らず、自然の力を活かして育てられたコーヒーです。
| 項目 | 有機栽培コーヒー | 一般的なコーヒー |
|---|---|---|
| 農薬 | 原則使用不可 | 使用されることが多い |
| 土壌 | 微生物を活かす | 化学肥料中心 |
| 環境負荷 | 低い | 高くなりやすい |
| 風味 | 豆本来の個性 | 均一化しやすい |
安心して飲める
環境にやさしい
香り・後味がクリア
有機栽培コーヒーは「健康」「環境」「味」を重視する人に選ばれています。
実際に有機栽培コーヒーを探す際は、認証や栽培方法が明確な商品を選ぶことが大切です。
▶ 有機栽培コーヒーの一覧はこちら
https://www.hfl8.com/有機栽培(オーガニック)コーヒー/

近年、健康志向の高まりとともに、私たちの食生活への意識も大きく変化してきました。そんな中、日々の習慣として親しまれているコーヒーにも、新たな視線が注がれています。今回のブログでは、「有機コーヒー」が持つ驚くべき健康効果について、最新の研究動向も交えながら深掘りしていきます。
いつもの一杯をちょっと意識して「有機」を選ぶだけで、私たちの体には嬉しい変化が期待できるかもしれません。その秘密は、有機コーヒーに豊富に含まれる「クロロゲン酸」をはじめとするポリフェノールにあります。これらの成分は、強力な抗酸化作用を持つことで知られ、私たちの健康維持に様々な良い影響をもたらしてくれると考えられています。
私たちの体は、呼吸や紫外線、ストレスなどによって、常に「活性酸素」という不安定な物質にさらされています。この活性酸素が過剰になると、細胞を傷つけ、老化や様々な病気の原因になると言われています。
ここで注目したいのが、有機コーヒーに含まれるポリフェノールの力です。抗酸化作用は、この活性酸素の働きを抑え、体の酸化を防ぐ役割を果たします。つまり、有機コーヒーを日常的に取り入れることは、内側から健康と若々しさをサポートすることに繋がる可能性があるのです。
最新の研究では、有機コーヒーの摂取が、以下のような健康効果と関連している可能性が示唆されています。
健康を意識する上で、「有機」であることは非常に重要なポイントです。有機栽培では、農薬や化学肥料を一切使用しないため、土壌や環境への負荷を減らすだけでなく、コーヒー豆そのものにも残留農薬の心配がありません。
毎日口にするものだからこそ、安心・安全な有機コーヒーを選びたい。それは、私たちの体への優しさだけでなく、地球環境への配慮にも繋がる、賢い選択と言えるでしょう。
いつものコーヒーを一杯、有機コーヒーに変えてみる。それは、あなたの健康とウェルネスをサポートする力強い一歩になるはずです。
「どんなものから始めたら良いか分からない」という方は、こちらのサイトで紹介されているような、品質にこだわり抜いた一杯から試してみてはいかがでしょうか。
▶ おすすめの有機栽培(オーガニック)コーヒーはこちら – HFL8.com
ぜひ、今日から有機コーヒーのある豊かな生活を始めてみませんか?

有機栽培コーヒーの需要は年々増加しており、その市場は急速に成長しています。健康志向の消費者や環境保護に関心のある人々の増加が、このトレンドを後押ししています。
消費者の間で健康志向が高まり、有機食品の人気が急増しています。有機栽培コーヒーもその一環として注目されており、農薬や化学肥料を使用しない点が特に評価されています。これにより、多くの人々が有機コーヒーを選ぶようになっています。
環境問題への関心が高まる中、有機農業は持続可能な選択肢として支持されています。有機栽培コーヒーは、環境に優しい方法で生産されており、消費者は地球に優しい選択をすることで、環境保護に貢献することができます。
有機栽培コーヒーは、フェアトレードとも密接に関連しています。フェアトレードは、公正な取引条件を提供し、生産者の生活を改善することを目的としています。有機フェアトレードコーヒーは、倫理的な選択として消費者に支持され、その市場はさらに拡大しています。
有機栽培コーヒーは、健康、環境、社会に多くのメリットをもたらす選択肢です。このトレンドが今後も続くことが予想され、多くの人々がその恩恵を受けることでしょう。
 有機栽培コーヒーは、単に健康に良いだけでなく、環境保護にも大きな役割を果たしています。環境に優しい農法を採用することで、私たちの地球にどのようなポジティブな影響があるのかを見てみましょう。
有機栽培コーヒーは、単に健康に良いだけでなく、環境保護にも大きな役割を果たしています。環境に優しい農法を採用することで、私たちの地球にどのようなポジティブな影響があるのかを見てみましょう。

有機栽培コーヒーは、化学肥料や農薬を使用せずに栽培されたコーヒー豆から作られます。これにより、コーヒーの品質が向上し、健康に多くの利点をもたらします。
有機栽培コーヒーは、化学肥料や農薬を使用せずに栽培されるため、これらの有害物質がコーヒーに残留するリスクが低くなります。これにより、消費者は農薬に関連する健康リスクを軽減することができます。特に長期的な健康への影響を考慮すると、有機コーヒーを選ぶことは賢明な選択です。
有機コーヒーは、抗酸化物質が豊富に含まれていることが知られています。抗酸化物質は、体内のフリーラジカルを中和し、細胞の損傷を防ぐ役割を果たします。これにより、心血管疾患や特定の種類の癌のリスクを低減する可能性があります。
有機コーヒーは、自然な方法で栽培されているため、豆の風味がより豊かで、香りも強くなります。これは、コーヒーを楽しむ際の全体的な体験を向上させるだけでなく、健康的な食生活の一部としても重要です。高品質なコーヒーを楽しむことで、心身のリラックスにも寄与します。

みなさん、こんにちは!今日はTikTokで話題になっている「コルチゾール顔」についてお話ししようと思います。最近、たくさんの人がこの新しいウェルネストレンドについて話していますが、実際にはどんなものなのでしょうか?
「コルチゾール顔」とは?
「コルチゾール顔」とは、ストレスによって体内のコルチゾールというホルモンが増えることで、顔がむくんだり、膨らんだりする状態のことを指します。TikTokでは、クリエイターたちが「高いストレスレベルがこの顔の変化を引き起こす」と主張しています。
コルチゾールって何?
コルチゾールは、ストレスがかかると体内で増えるホルモンの一つです。通常は、体がストレスに対処するのを助ける役割をしています。しかし、コルチゾールが多すぎると、体に色々な悪影響を与えることがあります。
専門家の意見
実際には、ストレスが顔の腫れや膨らみを直接引き起こす可能性は低いと専門家は言っています。こうした症状は、「クッシング症候群」と呼ばれる非常にまれな病気と関連していることがあります。この病気では、体が過剰にコルチゾールを生成しますが、一般的なストレスだけで顔が大きく変わることはほとんどありません。
顔の腫れを治療する方法
もし顔がいつもより腫れていると感じたら、以下の方法で対処できます:
食塩摂取量を減らす:
食塩を減らすことで、体が水分を過剰に保持するのを防げます。
十分な水を飲む:
体内の余分なナトリウムを排出し、顔の膨らみを減少させることができます。
十分な睡眠を取る:
良質な睡眠を取ることで、体全体の外見が改善され、顔のむくみも減ります。
冷たい圧迫をする:
冷たいタオルや氷を顔に当てることで、むくみを抑えることができます。
リンパドレナージマッサージを受ける:
マッサージをすることで、体の余分な液体を排出するのを助けることができます。
まとめ
「コルチゾール顔」というのは、顔がむくんだり膨らんだりする状態のことで、TikTokで話題になっています。クリエイターたちはこれがストレスによるものだと主張していますが、実際には一般的なストレスだけで顔が大きく変わることはあまりありません。もし顔のむくみが気になる場合は、食塩を減らしたり、十分な水を飲んだり、睡眠をしっかり取ることなどを試してみてください。それでも気になる場合は、医療専門家に相談するのが良いでしょう。
これで、みなさんも「コルチゾール顔」についてよくわかったと思います。健康に気をつけて、楽しい毎日を過ごしてくださいね!

「ピックアップ注目!!」
━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━
マグネシウム
https://www.hfl8.com/product-category/%e3%83%9e%e3%82%b0%e3%83%8d%e3%82%b7%e3%82%a6%e3%83%a0/
フィッシュオイル & オメガ (EPA DHA)
https://www.hfl8.com/product-tag/%e3%83%95%e3%82%a3%e3%83%83%e3%82%b7%e3%83%a5%e3%82%aa%e3%82%a4%e3%83%ab-%e3%82%aa%e3%83%a1%e3%82%ac-epa-dha/
ビタミンB
https://www.hfl8.com/product-category/%e3%83%93%e3%82%bf%e3%83%9f%e3%83%b3b/
画面を長時間見ることが頭痛や片頭痛の原因となる場合があります。画面を使用する際の休憩を増やす、画面や背景の照明を最適化する、または作業環境を調整することで、画面による頭痛を予防したり、頻度を減らすことができるかもしれません。
画面による頭痛や片頭痛は、個人の生活や仕事に影響を与えます。作業を完了する能力が制限されるだけでなく、痛みにより社交的な義務や家族や友人との時間にも支障が出る可能性があります。
インターネットの閲覧、Zoom会議の参加、ソーシャルメディアのチェックなど、私たちは画面の前で多くの時間を過ごしていますが、これが健康に影響を及ぼす可能性があります。
画面による頭痛と片頭痛の予防策
画面による頭痛を完全に防ぐことは難しいかもしれませんが、リスクを減らすために取れる対策があります。
照明の調整
モニターや電子機器の明るさと周囲の照明が目の疲れや画面による頭痛を引き起こす可能性があります。目の疲れを軽減するためには、部屋の自然光と人工光をモニターの明るさに合わせて調整し、画面の反射を避けるように位置を調整します。
頻繁な休憩を取る
仕事中や娯楽のために画面を使用している間に、定期的に目を画面から離すことで、目の疲れや片頭痛の頻度を減らすことができます。20-20-20ルールを実践することが推奨されています。これは、20分ごとに20秒間、20フィート(約6メートル)離れたものを見るというものです。
距離の調整
目の疲れが画面による頭痛や片頭痛を引き起こしていると思われる場合は、モニターが目から少なくとも20から25インチ(約50から63センチ)離れていることを確認してください。
ブルーライトカット眼鏡の使用
ブルーライトを遮る眼鏡は、画面による頭痛の軽減に役立つかもしれませんが、研究は限られています。最も効果的な解決策ではないかもしれませんが、安価な眼鏡を試してみるのも良いでしょう。
画面プロテクターを試す
画面の反射が目の疲れの原因となっている場合は、反射防止スクリーンをモニターに取り付けることを検討してください。
紙を使う
長い文書を印刷して使用することで、画面を見る時間を減らすことができますが、環境には優しくない選択肢です。
頭痛と片頭痛の緩和策
多くの人にとって画面時間を避けることは現実的ではなく、特に仕事で長時間の画面使用が必要な場合があります。しかし、頭痛や片頭痛の痛みを軽減し、悪化を防ぐための対策もあります。
研究例: 「マグネシウムと片頭痛の予防」(Mauskop et al., 2015)では、マグネシウムサプリメントの摂取が片頭痛の頻度と強度を減少させる効果が示されています。
2. リボフラビン(ビタミンB2)
リボフラビンは、エネルギー代謝に関与するビタミンで、片頭痛の予防に役立つとされています。
研究例: 「リボフラビンの片頭痛予防効果」(Boes et al., 2006)では、リボフラビンの高用量摂取が片頭痛の発症頻度を減少させることが報告されています。
3. コエンザイムQ10
コエンザイムQ10は、細胞のエネルギー生成を助ける抗酸化物質で、片頭痛の予防に効果的です。
研究例: 「コエンザイムQ10の片頭痛治療効果」(Sandor et al., 2005)では、コエンザイムQ10の補給が片頭痛の頻度と症状の重さを軽減することが示されています。
4. フィーバーフュー(ナツシロギク)
フィーバーフューは、片頭痛の予防に伝統的に用いられてきたハーブです。抗炎症作用があり、頭痛の発症を減少させる効果があるとされています。
研究例: 「フィーバーフューと片頭痛予防」(Pittler & Ernst, 2004)では、フィーバーフューが片頭痛の頻度と強度を減少させる可能性があることが示されています。
5. オメガ-3脂肪酸
オメガ-3脂肪酸は、抗炎症作用を持ち、頭痛の軽減に役立つとされています。特に魚油に含まれるEPAやDHAが効果的です。
研究例: 「オメガ-3脂肪酸の頭痛予防効果」(Mottaghi et al., 2015)では、オメガ-3脂肪酸の摂取が片頭痛の頻度を減少させることが報告されています。
注意点
サプリメントの効果は個人差があり、すべての人に有効であるとは限りません。また、特定の健康状態や薬との相互作用がある場合があるため、サプリメントの使用を始める前に、医師や専門家に相談することが重要です。
ライフスタイルのアプローチ
ヨガ、太極拳、マインドフルネスなどの補完的治療法や、カフェインやアルコールなどのトリガー食品を避ける食事の修正は、片頭痛に関連する痛みを軽減するかもしれません。また、鍼治療も片頭痛発作の頻度を減らすのに役立つ可能性がありますが、その有効性を確認するためにはさらなる高品質な研究が必要です。
これらの戦略や治療法を取り入れることで、画面による頭痛や片頭痛の影響を管理し、軽減することができるかもしれません。

腰痛は多くの人が経験する問題で、その原因や対処法について知っておくことはとても大切です。ここでは、最新の文献や研究結果をもとに、腰痛の原因、予防法、治療法、そして腰痛に効果的なサプリメントや健康食品について詳しく紹介します。
腰痛の原因は様々ですが、主な原因として以下のものが挙げられます。
最新の研究では、以下の対処法が効果的であるとされています。
腰痛がひどくなった場合は、無理をせずに専門の医師に相談することが大切です。医師のアドバイスを受けることで、適切な治療や対処法を知ることができます。以下は一般的な治療法です。

今日は食事と私たちの脳および精神健康について話し合いましょう。最近、イギリスで18万人以上の成人を対象にした大規模な研究が行われました。この研究は、食べ物の好みと精神健康の関係に焦点を当てています。
研究者たちは、参加者の食生活を4つのタイプに分類しました。それは、「低澱粉」、「ベジタリアン」、「高タンパク質・低繊維」、そして「バランスの取れた食事」です。この研究から、バランスの取れた食事をしている人たちが、精神的な健康や認知機能(つまり、考える力や記憶力)で最も良い結果を示したことがわかりました。
具体的に言うと、「高タンパク質・低繊維」の食事をしている人たちは、脳の特定の部分(後中心回)の体積が小さくなっており、これは身体を動かす際の調整能力に影響を与えるかもしれません。一方で、ベジタリアンは脳の別の部分(視床と前頭野)の体積が大きいという結果でした。ただし、野菜や果物を多く摂る人は精神健康問題のリスクが増加する可能性があることも指摘されていますが、これは研究の設計に関連するもので、さらに調査が必要です。
食事が精神健康に及ぼす影響について、加工食品が多くの健康問題を引き起こす一方で、地中海食のように魚や野菜を重視した食事は、身体的な健康だけでなく、精神的な健康にも好影響を与えると示されています。このような食事は、抗酸化物質が豊富な野菜や果物、肉の消費を控え、オリーブオイルを主要な脂肪源とすることで、炎症を抑え、認知機能の向上や脳の健康を促進することができます。
この研究は、食事と脳の健康の関係を示すだけでなく、健康的な生活習慣の重要性も強調しています。質の良い睡眠、定期的な運動、ストレス管理の技術なども、脳の健康と密接に関連しています。
最後に、この研究から得られる教訓は、特定の食品を制限するのではなく、バランスの取れた食事を心がけることが、精神健康と認知機能に最も良い影響を与えるということです。それには、多様な食品群から必要な栄養を取り入れ、加工食品や高脂肪、高糖質の食品の摂取を控えることが含まれます。
食生活は、私たちの身体だけでなく、脳と心にも大きな影響を与えるため、日々の食事選びには注意が必要です。
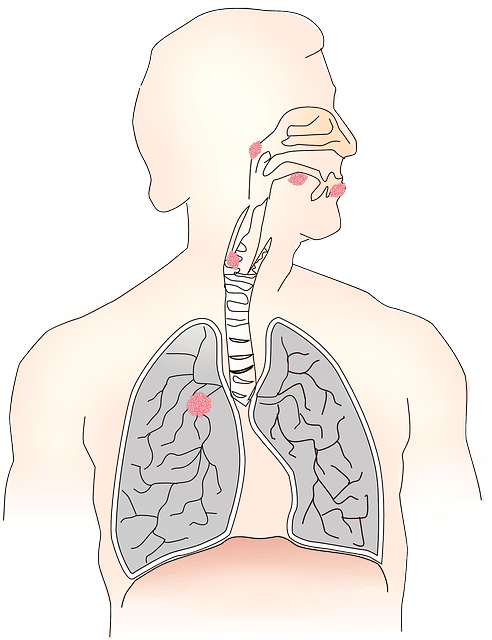
肺がんは、咳や胸の痛みなどの症状を引き起こすことがあります。症状や治療法は、がんの進行状況や広がり具合によって異なることがあります。
肺がんは、米国におけるがん死亡の主な原因です。肺がんは肺に発生するがんであり、体の他の部位に転移する可能性があります。
肺がんの初期症状はわずかなものですが、早く診断されればされるほど、治療の選択肢や考えられる結果が良くなります。
肺がんは、主に手術、化学療法、放射線療法で治療されます。新しい治療法としては、免疫療法や標的療法があります。
肺がんについて、また現在進展している治療法について、詳しくご紹介します。
肺がんの初期症状
肺がんの初期は、必ずしも症状が出るとは限りません。初期症状が出た場合、息切れなどの兆候に加え、背中の痛みなど予期せぬ症状が出ることがあります。
背中の痛みは、腫瘍が肺を圧迫し、脊髄や肋骨に転移することで起こります。
肺がんのその他の初期症状としては、以下のようなものがあります:
・長引く咳、悪化する咳
・咳き込んでたんや血を吐き出す
・深く息をしたり、笑ったり、咳をしたりすると悪化する胸の痛み
・しわがれ声
・喘鳴
・脱力感・疲労感
・食欲不振・体重減少
・肺炎や気管支炎などの呼吸器感染症を繰り返す
肺がんのその他の症状は、新しい腫瘍が形成される場所によって異なります。末期の肺がんでは、すべての人がすべての症状を経験するわけではありません。
末期の症状には以下のようなものがあります:
・首や鎖骨のしこり
・特に背中、肋骨、腰の骨の痛み
・頭痛
・目眩
・平衡感覚の問題
・手足のしびれ
・肌や目の黄疸
・片方のまぶたが垂れ下がり、瞳孔が小さくなる
・片側の発汗の欠如
・肩こり
・顔面や上半身の腫脹
さらに、肺がん腫瘍がホルモンに似た物質を放出することがあり、腫瘍随伴症候群と呼ばれる様々な症状を引き起こすことがあります。症状は以下の通りです: :
・筋力低下
・吐き気と嘔吐
・高血圧
・高血糖
・精神錯乱
・発作
誰でも肺がんになる可能性がありますが、肺がんの90%は喫煙の結果です。
煙は、吸い込んだ最初の瞬間から肺の組織を傷つけます。一度ダメージを受けた肺細胞は、異常な動きをし始めます。そのため、肺がんのリスクが高まります。
小細胞肺がんは、ほとんどの場合、多量の喫煙と関連しています。禁煙すると、肺が回復し、肺がんのリスクが下がる可能性があります。
また、以下のような有害物質を吸い込むことで、肺がんのリスクを高めることができます:
・ラドン
・アスベスト
・アーセニック
・カドミウム
・クロム
・ニッケル
・一部の石油製品
・ウラン
米国肺協会によると、ラドンにさらされることは肺がんの第2位の原因です。
特に喫煙や他の発がん性物質にさらされている場合、遺伝的な遺伝子変異が肺がんを発症しやすくする可能性があることが研究により示されています。肺がんの原因が明らかでない場合もあります。
肺がんにはいくつかの種類があります。ほとんどの肺がんは、非小細胞肺がん(NSCLC)か小細胞肺がん(SCLC)のどちらかです。しかし、中には両方の細胞を含む腫瘍を持つ人もいます。
非小細胞肺がん(NSCLC): NSCLCは全症例の約80~85%を占めています。NSCLCにはいくつかの種類があります。ほとんどの種類のNSCLは、初期の段階で発見されれば、治療に効果があります。
肺扁平上皮型肺がん:NSCLCの全症例の約30パーセントは、呼吸器の通路を覆う細胞で始まります。これは扁平上皮がんと呼ばれます。
腺がん: このタイプは通常、肺の外側に形成されます。
上皮内腺がん(AIS): 肺の小さな気嚢から発生する、まれな腺がんの小さな集団です。攻撃性は低く、すぐに治療を必要としない場合もあります。
腺扁平上皮がん:このがんは、扁平上皮細胞と粘液産生細胞の混合物で発生します。
大細胞がん:大細胞がんは、NSCLCの中でも成長が早く、他のがん種に分類することができないません。
小細胞肺がん(SCLC): 肺がんの約15~20%がSCLCです。このタイプの肺がんは、NSCLCよりも攻撃性が高いです。SCLCは化学療法によく反応することが多いのですが、NSCLCに比べて治癒する可能性は低くなります。
中皮腫: このタイプの肺がんは、アスベストへさらされることと関連しています。ホルモン産生細胞(神経内分泌)にカルチノイド腫瘍が発生することで発症します。中皮腫は、侵攻性が高く、急速に増殖します。治療にはあまり反応しません。
肺がんの種類が生存率にどのように影響するかについては、こちらをご覧ください。
肺がんの危険因子は複数あることが知られています。これらは以下の通りです:
喫煙:喫煙は、肺がんの最大の危険因子です。これには、タバコ、葉巻、パイプが含まれます。タバコ製品には何千もの有毒物質が含まれています。米国疾病予防管理センター(CDC)によると、タバコを吸う人は、吸わない人に比べて肺がんになる可能性が15倍から30倍高い。
副流煙: 米国では毎年、喫煙経験のない約7,300人が、副流煙が原因の肺がんで死亡しています。
ラドンにさらされること: ラドンの吸入は、非喫煙者の肺がんの主な原因となっています。ラドンのリスクを減らすために、自宅のラドン濃度を検査するのは良いかもしれません。
アスベスト、ディーゼル排気ガスやその他の有毒物質へさらされること: 有害物質を吸い込むと、特に繰り返してこれらにさらされる場合、リスクが高まります。
肺がんの家族歴がある: 家族に肺がんの人がいると、肺がんのリスクが高くなります。
個人的に肺がんの既往歴がある : 過去に肺がんにかかったことがある場合、特に喫煙者は肺がんになりやすいと言われています。
胸部への放射線療法を受けたことがある: 放射線療法は肺がんのリスクを高める可能性があります。
喫煙者全員が肺がんになるわけではありませんし、肺がんになった人が全員喫煙者というわけでもありません。しかし、喫煙が最大の危険因子であることは間違いありません。10人中9人の肺がんの原因になっているのです。さらに、喫煙者でなくても影響を受けることがあります。副流煙も肺がんのリスクを高めます。
タバコだけでなく、葉巻やパイプの喫煙も肺がんと関係があります。喫煙量が多いほど、また喫煙期間が長いほど、肺がんを発症する可能性は高くなります。
元喫煙者にも肺がん発症のリスクはありますが、禁煙することでそのリスクはかなり低くなります。禁煙後10年以内に、肺がんで死亡するリスクは半分に下がります。
肺がんの診断は、医師との会話と身体検査から始まります。医師は、あなたの健康歴や抱えている症状について確認します。また、診断を確定するための検査も必要です。以下のような検査があります:
画像検査: 画像検査:異常な腫瘤は、X線検査、MRI検査、CT検査、PET検査で確認することができます。これらの検査では、より詳細な情報を得ることができ、より小さな病変を見つけることができます。
喀痰細胞診: 咳をしたときに痰が出る場合、顕微鏡検査でがん細胞が存在するかどうかを調べることができます。
気管支鏡検査: 鎮静剤を使用した状態で、光を発する管を喉から肺に通し、肺の組織を詳しく調べます。
また、生体検査を行う場合もあります。生体検査とは、肺組織の小さなサンプルを採取し、それを顕微鏡で観察する方法です。生検は、腫瘍細胞ががんであるかどうかを判定することができます。生体検査は、以下のいずれかの方法で実施されることがあります:
縦隔鏡検査: 縦隔鏡検査では、医師が首の付け根を切開します。光を当てる器具を挿入し、手術器具を使ってリンパ節からサンプルを採取します。通常、病院で全身麻酔をかけて行われます。
肺針生検:この方法では、医師が胸壁から針を挿入し、疑わしい肺組織を採取します。針生検は、リンパ節の検査にも使用されます。通常、病院で行われ、リラックスできるように鎮静剤が投与されます。
生体検査の結果、がんが陽性であった場合、がんが広がっているかどうかを判断し、病期分類に役立てるために、骨のスキャンなどの追加検査が必要になる場合があります。
がんのステージは、がんがどの程度広がっているかを示し、治療の指針になります。
肺がんを早期に診断し治療することで、治療が成功したり治癒したりする確率は格段に高くなります。肺がんは、初期の段階では明らかな症状が出ないため、転移してから診断されることが多いです。
非小細胞肺がん(NSCLC)の病期:
ステージ1:肺にがんが見つかっているが、肺の外には広がっていない。
ステージ2:肺とその近くのリンパ節にがんがある。
ステージ3:がんが肺と胸の真ん中にあるリンパ節にある。
ステージ3A: リンパ節にがんがあるが、がんが最初に成長し始めたのと同じ側の胸のリンパ節にのみある。
ステージ3B:がんが反対側の胸のリンパ節や鎖骨の上のリンパ節に広がっている。
ステージ4:がんが両肺、肺の周囲、または遠くの臓器に広がっている。
SCLCには、限局期と拡大期の2つのステージがあります。限局期では、片方の肺や同じ側の胸の近くのリンパ節にのみがんが見つかります。
広範囲ステージは、がんが以下の部位に広がっていることを意味します:
・片方の肺全体
・反対側の肺
・反対側のリンパ節
・肺の周りの液体
・骨髄
・遠くの臓器
SCLCの約3人のうち2人は、がんが診断されたとき、すでに拡大期に入っています。
肺がんの主な治療法は、腫瘍を取り除く手術と、がん細胞を殺すための化学療法や放射線治療です。時には、標的療法や免疫療法などの新しいがん治療法も用いられますが、これらの治療は通常は後期になってから行います。
非小細胞肺がん(NSCLC)の治療法は、原則として個人差があります。治療計画は、あなたの健康状態の具体的な詳細と、診断されたときのがんのステージによって異なります。
NSCLCの病期別の治療法には、通常、以下のようなものがあります:
NSCLCステージ1:肺の一部を切除する手術が必要な場合もあります。特に再発のリスクが高い場合は、化学療法が推奨されることもあります。がんはこの段階で発見されれば、最も治療しやすいと言われています。
NSCLCステージ2:肺の一部または全部を切除する手術が必要な場合があります。通常、化学療法が推奨されます。
NSCLCのステージ3:化学療法、手術、放射線療法を組み合わせた治療が必要になる場合があります。
ステージ4のNSCLC: 手術、放射線療法、化学療法、標的治療、免疫療法などの選択肢があります。
小細胞肺がん(SCLC)に対する選択肢には、手術、化学療法、放射線療法も含まれます。ほとんどの場合、がんが進行しすぎていて手術はできません。
肺がんと診断された場合、あなたのケアは、以下のような医師のチームによって管理される可能性が高いです:
・胸部と肺を専門とする外科医(胸部外科医)
・肺の専門医(呼吸器科医)
・腫瘍内科医
・放射線腫瘍医
治療法を決定する前に、すべての治療法について話し合いましょう。担当医はケアを調整し、お互いに情報を共有します。また、臨床試験についても担当医に相談するとよいでしょう。
臨床試験は、有望な新しい治療法へのアクセスを提供し、あなたの治療計画が行き詰まった場合の選択肢となり得ます。
進行した肺がんの患者さんの中には、治療を継続しないことを選択する人もいます。その場合でも、がんそのものではなく、がんの症状の治療に重点を置いた緩和ケア治療を選択することは可能です。
家庭での療法はがんを治すものではありません。しかし、肺がんに伴う症状や治療の副作用を和らげるのに役立つものもあります。
以下のような方法があります:
マッサージ:マッサージは痛みや不安を和らげるのに役立ちます。マッサージ療法士の中には、がん患者を対象とする訓練を受けている人もいます。
鍼治療: 訓練を受けた施術者が行う場合、鍼灸治療は痛み、吐き気、嘔吐を和らげるのに役立つことがあります。ただし、血球数が少ない人や血液希釈剤を服用している人には安全ではありません。
瞑想: リラックスして黙想をすることで、ストレスを軽減し、生活の質全体を向上させることができます。
ヨガ:呼吸法、瞑想、ストレッチを組み合わせたヨガは、全体的に気分が良くなり、睡眠を改善するのに役立ちます。
カンナビスオイル: 大麻オイルの使用は、痛みを軽減し、吐き気や嘔吐を和らげ、食欲を増進させると主張する人がいます。しかし、これらの主張については、より多くの研究が必要です。さらに、大麻に関する法律は州によって異なるため、この選択肢は全国で利用できるわけではありません。
肺がんを最小限に抑える食事療法はありません。しかし、体に必要な栄養素をしっかり摂ることは大切です。
がん治療によって食欲がなくなることがあります。また、ビタミンを吸収しにくくなることもあります。特定の栄養素が不足している場合は、必要に応じて医師が食品やサプリメントについてアドバイスをします。
以下は、食事のヒントです:
食欲があるときはいつでも食べましょう。
食欲がないときは、1日の間ずっと少量の食事をとるようにしましょう。
体重を増やす必要がある場合は、低糖質で高カロリーの食べ物や飲み物を補給する。
消化器系を落ち着かせるために、ミントや生姜のお茶を飲みましょう。
胃がもたれやすい人や口内炎がある人は、辛いものを避けましょう。
便秘が気になる場合は、食物繊維の多い食品を増やしてください。
治療が進むにつれて、特定の食品に対する耐性が変化することがあります。また、副作用や栄養の必要性も変化することがあります。主治医と栄養について話し合うことは価値があります。また、栄養士や管理栄養士を紹介してもらうこともできます。
肺がんにかかった場合の食事の必要性を満たす方法はこちら
原則として、がんの診断が早ければ早いほど、治療への反応もよくなります。
肺がんの生存率は、がんの種類と病期によって異なります。個人の余命は、診断時の年齢、全身の健康状態、がんの治療効果などの要因に影響されます。
SEERステージ別のNSCLの5年生存率の推定値は以下の通りです。:
限局型:60パーセント
局所型:33パーセント
遠方:6パーセント
すべてのSEERステージ: 23パーセント
小細胞肺がん(SCLC)は非常に侵攻性の高いがんです。限局期のSCLCの場合、5年生存率は14%です。生存期間中央値は16カ月から24カ月です。拡張期のSCLCの生存期間中央値は6カ月から12カ月です。
SCLCの長期の無病生存率は稀です。治療を行わない場合、SCLCの診断からの生存期間中央値は2〜4ヶ月に過ぎません。
がんの広がり具合にもよりますが、中皮腫の相対的な5年生存率は8~20%です。
生存率やその他の統計は、予想されることの大枠を示すものであることを念頭に置いてください。個人差が大きいため、主治医があなたの見通しについて相談するのに最も適切な人です。
近年、ステージ4の非小細胞肺がん(NSCLC)に対して、新しい治療法が承認されています。従来の治療法よりもはるかに長く生存している方もいらっしゃいます。
肺がんは、合併症を引き起こす可能性があります。以下のようなものがあります:
感染症のリスクが高い: 肺がん患者は、肺炎、気管支炎、その他の感染症にかかるリスクが高くなります。
顔のむくみ: 肺に腫瘍があると、上半身の血流が制限され、顔が腫れることがあります。
肺の機能低下: 肺がんの患者さんでは、息切れや呼吸困難など、肺の機能が低下する症状が現れることがあります。
血栓ができる: 肺がんの患者さんは、特に下肢に血栓ができるリスクが高くなります。
血を吐く: 気道の炎症や腫瘍の影響により、血を吐くことがあります。
血液中のカルシウムの増加: 肺がんの場合、高カルシウム血症になることがあり、血液中のカルシウムが増加することがあります。
脊椎の圧迫: 腫瘍が脊椎を圧迫し、痛みや脱力感、歩行障害を引き起こすことがあります。
心臓の閉塞: 肺の腫瘍が心臓の血管を圧迫し、複数の深刻な心臓病を引き起こす可能性があります。
神経痛: 腫瘍があると、しびれや痛み、脱力感とともに、神経痛が起こることがあります。
嚥下障害: 肺がんが食道に転移し、嚥下障害を引き起こすことがあります。
肺がんを確実に予防する方法はありません。しかし、次のような場合はリスクを減らすことができます:
禁煙する: 喫煙は肺がんの第一の危険因子です。喫煙は肺がんの最大の危険因子です。喫煙をやめることで、肺がんを発症する可能性を大幅に減らすことができます。
ラドンを避ける:ご自宅のラドン検査を受けることでラドンにさらされる量を減らし、肺がんのリスクを減らすことができます。
他のがんを引き起こす化学物質を避ける: がんの原因となる他の化学物質へさらされることを制限することで、がんへのリスクを低減することができます。
健康的な食生活を送る: 野菜や果物を多く含む食事をすることで、肺がんのリスクを低減できることを示す、信頼できる情報源があります。
肺がんは、早期に発見された場合に最も治療効果が期待できます。残念ながら、肺がんの初期段階では、必ずしも症状が出るわけではありません。
肺がんの治療は、がんの種類や診断された病期によって異なります。治療には、手術、化学療法、放射線療法が行われることが多いです。新しい治療法は、肺がん患者の生存確率の向上に役立っており、臨床試験に参加することで、他の治療法が行き詰まった場合に有望視されることがあります。
肺がんを確実に予防する方法はありませんが、禁煙し、有害物質へさらされることを避けることで、肺がんの発症リスクを劇的に減らすことができます。

めまいの原因として考えられるのは、めまい、脱水、低血糖、神経症状などです。生活習慣の改善や薬物療法が一般的な治療法として挙げられます。
めまいとは、頭がぼーっとしたり、ふらふらしたり、バランスを崩したりする感覚のことです。感覚器、特に目や耳と連動しているため、時には失神することもあります。めまいは病気そのものではなく、さまざまな障害の症状として現れるものです。
めまいはよくあることです。たまに起こるめまいは、心配するほどのことではありません。しかし、理由のわからないめまいが繰り返されたり、長期間続くようであれば、すぐに医師に連絡することが大切です。
めまいには様々な原因が考えられます。
本来のめまいは、ふらふらしたり、失神しそうになったりする感覚です。
めまいと平衡感覚異常は、どちらもめまいの原因となりますが、この2つの用語は、それぞれ異なる感覚を表しています。
めまいは、部屋が動いているように回転する感覚が特徴です。また、乗り物酔いのような感覚や、片側に傾いているように感じることもあります。
平衡感覚異常とは、バランスまたは平衡が失われることです。
めまいやめまいに関連する一般的な原因は、良性発作性頭位めまい症(以下BPV)です。BPVは、横になってからベッドに腰掛けるなど、体勢を素早く変えることで短期間のめまいを引き起こします。
めまいや立ちくらみは、メニエール病によって引き起こされることもあります。この病気は、耳の中に液体がたまり、それに伴う耳の充満感、難聴、耳鳴りを引き起こします。
また、めまいや立ちくらみの原因として考えられるのは、聴神経腫瘍です。この腫瘍は、内耳と脳をつなぐ前庭蝸牛神経(聴神経)にできる非がん性の腫瘍です。
水分を失いすぎると、めまいの原因のひとつである脱水症状を引き起こすことがあります。脱水症状の症状には、喉の渇きや肌の乾燥があります。
その他にも、片頭痛の発作やアルコールが原因でめまいを起こすことがあります。
めまいは、内耳(動きを感知し、バランスを調整する部位)の問題で起こることもあります。このような問題には難聴が含まれます。
めまいは、以下のような特定の薬にも関連している可能性があります:
その他、めまいの原因として考えられるものには、以下のようなものがあります:
循環器系の問題 心筋症、心臓発作、その他の心臓病は、心臓が十分な血液を送り出せなくなる循環障害を引き起こすことがあります。そのため、めまいを感じることがあります。
まれに、脳卒中や悪性腫瘍、その他の脳疾患が原因でめまいを起こすことがあります。
めまいがする人は、次のようなさまざまな感覚を覚えることがあります:
めまいに吐き気や嘔吐、失神を伴うこともあります。これらの症状が長く続く場合は、救急医療機関を受診してください。
めまいを繰り返す場合は、医師に連絡することが重要です。 また、次のような突然のめまいが発生した場合は、すぐに医師に連絡してください。
これらの症状は深刻な健康上の問題を示している可能性があるため、できるだけ早く医師の診察を受けることが重要です。 2021 年のスウェーデンの調査によると、めまいのために救急サービスを利用した人の 5% が、緊急を要する医学的問題を抱えていました。
めまいの治療は、根本的な原因に焦点を当てます。ほとんどの場合、家庭療法と医学的治療によって、根本的な原因を管理することができます。
以下は、めまいの原因に対して考えられる治療法です:
医師は、身体検査を行うことで、めまいの原因を絞り込むことができます。医師はあなたのめまいについて、以下のような質問をします:
医師は、次のようなことも行います:
一酸化炭素中毒、心臓病、脳卒中など特定の原因が疑われる場合、CTスキャン、MRI、その他の画像検査が勧められることがあります。また、追加の検査が必要な場合もあります。
医師がめまいの原因を特定できない場合もあります。
医師や専門医は、あなたのバランスをチェックするために検査を行うことがあります。これらの検査は、バランスに影響を与えたり、めまいを引き起こしたりする可能性のある内耳の問題を調べます。
検査には次のようなものがあります。
めまいがある場合、医師は以下の検査を行うことがあります:
めまいや平衡感覚の問題については、聴力検査も行われることがあります。これらの検査には以下のようなものがあります:
電気蝸牛検査は、メニエール病の診断に役立ちます。
医師がめまいの心臓の原因を診断するのに役立つ検査には、以下のものがあります:
めまいが何度も起こる場合は、以下の点に注意してください:
めまいの頻度や程度が気になる場合は、必ず医師に相談してください。
めまいのほとんどは、根本的な原因を治療すれば、自然に治ります。まれに、めまいが、より深刻な健康問題の症状であることがあります。
めまいは、失神や平衡感覚の低下に関連する合併症につながる可能性があります。運転中、重機の操作中、はしごを登っている時などは、特に危険です。
めまいの症状が現れたと感じたら、注意してください。めまいがしたら、すぐに運転をやめるか、感覚がなくなるまで安全な場所で体を安定させてください。

筋骨格系障害(MSD)とは、筋肉、骨、関節に影響する疾患です。主に次のようなものがあります:
・腱鞘炎
・手根管症候群
・骨関節症
・関節リューマチ
・線維筋痛症
・骨折
MSDは一般的な疾患です。発症リスクは年齢とともに高くなります。
MSDの重症度はさまざまで、日常生活に支障をきたすほどの痛みや不快に感じることもあります。でも、早期の診断と治療によって、症状を和らげ改善することができます。
MSDの症状には、次のようなものがあります:
・再発性疼痛
・関節のこわばり
・浮腫み
・鈍痛
以下のような筋骨格系の部位に影響を及ぼす可能性があります:
・首
・肩
・手首
・背中
・腰
・脚
・膝
・足
MSDの症状によっては、歩行やパソコン作業などの日常生活に支障をきたすことがあります。可動域が狭くなったり、日常的な作業をこなすのが困難になることもあります。
MSDを発症するリスクは、次のようなことが影響します:
・年齢
・職業
・活動量
・ライフスタイル
・家族歴
動作の中には、筋骨格系を消耗させ、MSDの原因となるものがあります。次のようなものがあります:
・毎日同じ姿勢でパソコンをする
・繰り返す動作
・重い物を持つ
・悪い姿勢で仕事をする
症状によって、治療方針は異なります。ですから、正しい診断を受けることが大切です。
MSDの症状がある場合は、医師の診察を受けましょう。身体検査では、次のことをチェックします:
・痛み
・赤み
・腫れ
・筋力低下
・筋萎縮
反射神経を検査することもあります。異常があると、神経の損傷を疑います。
X線検査やMRI検査などの画像検査が行われることもあります。これらの検査は、あなたの骨や軟部組織を調べます。また、RAなどのリウマチ性疾患の有無を調べるために、血液検査を行うこともあります。
医師は、診断名と症状の重さに基づいて、治療計画を提案します。
痛みが軽度であれば、適度な運動やイブプロフェンやアセトアミノフェンなどの市販薬を勧めるでしょう。重症の場合は、炎症と痛みを抑える薬を処方します。場合によっては、理学療法や作業療法、あるいはその両方の治療を行うこともあります。
これらの療法は、痛みや不快感の解消、筋力や可動域の維持、日常生活での活動や環境に合った一番良い方法を知ることができます。
MSDの発症リスクは、年齢とともに高くなります。筋肉や骨、関節は、年齢を重ねるごとに自然に衰えていきます。だからといって、必ずMSDになるということもありません。年をとっても自分の体をケアすることで、発症のリスクを下げることができるのです。
さあ、健康的な生活習慣を身につけましょう。丈夫な骨、関節、筋肉をいつまでも保ちたいのなら、定期的な筋力強化運動やストレッチが効果的です。また、普段から安全に日常生活を送ることも大切です。腰痛を防ぐために正しい姿勢を心がけ、重いものを持つときは注意し、繰り返しの動作はなるべく少なくしましょう。
しっかりした筋肉や骨格をキープし、MSDのリスクを下げる方法について、詳しくは医師と相談してください。

ストレスや疲労は、赤ちゃんが騒いでいるときに感じる感情のひとつです。
あなたの赤ちゃんが粉ミルクの広告のように穏やかで静かでないなら、長く使われてきた赤ちゃんを落ち着かせるテクニックがあります。
赤ちゃんが騒いでいるのに、お腹が空いているわけでも痛がっているわけでもなく、おむつが濡れていたり汚れていたりするわけでもないときは、以下の方法を試してみると落ち着くかもしれません。
薄手の大きい毛布で、赤ちゃんをブリトーのように包み込みます。おくるみに慣れていない方は、ハウツー記事をご覧ください。
赤ちゃんが胎内にいたことを思い出す音は、心を落ち着かせます。ホワイトノイズなどの鎮静効果のある音を出すデバイスもありますが、扇風機の低い音でも効果があります。あなたの優しい鼻歌も効果的かもしれません。
抱っこやおんぶをして歩くことで胎内にいたころのことを思い出し、落ち着くこともあります。また、ベビーシートで車に乗るのも気持ちを落ち着かせるのに効果的かもしれません。
授乳時以外は指を吸わせてあげると、赤ちゃんが落ち着くかもしれません。また、月齢に合ったおしゃぶりもおすすめです。
寂しいだけかもしれません。抱っこして呼吸を整え、背中を優しくなでてあげましょう。
授乳時間の表を作成し、手を口に運ぶ、唇を鳴らすなど、空腹の前兆に注意してみてください。
小児科医に、授乳間隔について相談してみましょう。授乳開始から次の授乳まで、2時間から2時間半の場合が多いです。
消化不良が原因で赤ちゃんが不快感を感じ騒いだりしているようなら、左側に体を預けるようにして抱っこし、背中をやさしくさすってあげましょう。
まれですが、食物過敏症による不快感が原因かもしれません。
母乳で育てている場合は、特定の食品を1つずつ減らしてみて、騒ぐのがおさまるかどうか試してみてください。以下のものを減らしたりさけたりしてみましょう。
・カフェイン
・乳製品
・ガスがたまりやすい食べ物(キャベツ、玉ねぎ、豆類)
母乳で育てている方は、除去食療法を試す前に医師に相談しましょう。除去食療法は健康上のリスクをもたらす可能性があり、落ち着かせる効果が確実に証明されているわけではないからです。
哺乳瓶で育てている場合も同じく、粉ミルクが不機嫌の原因ではないかと思われるかもしれません。粉ミルクのブランドや種類を変える前に、まずかかりつけの小児科医に相談しましょう。
おむつに尿や便がつくと赤ちゃんが騒ぐことがあります。おむつを汚したり濡らしたりする頻度や、新生児がおむつに対する敏感さで驚くかもしれません。
そう。単純に、あなたの赤ちゃんは暑すぎたり寒すぎるのかもしれません。目安としては、赤ちゃんはあなたと同じぐらいの枚数の服を着ているのがちょうどよいでしょう。
あなたの赤ちゃんは、しっかり寝ていますか?新生児は1日に16時間以上眠ることも珍しくないのです。
病気が原因で騒いでいるかもしれません。直腸体温計で体温を測ってみましょう。生後2ヶ月未満で発熱がある場合は、すぐに小児科医に連絡してください。
吐き戻しや嘔吐が多い場合は、GER(胃食道逆流症)の可能性があります。
過剰な嘔吐や吐き戻しに加えて、授乳後に騒いだり、体重が増えないなどの症状がある場合は、医師に相談してください。
医師に相談し、以下のような他の病気のサインを見つけましょう。
・発疹
・耳漏
・いつもより下痢や嘔吐が多い
・血便
・肌や目が黄色い
いろいろ試しても効果がないと感じたら、日記をつけて情報を集めてみてください。
赤ちゃんの行動や言動をすべて書き留め小児科医に見せ、確認してもらいましょう。以下の情報を書いておくと良いでしょう。
・赤ちゃんの起床時間
・赤ちゃんが眠くなった時間
・ご飯を食べ始めた時間
・食べ終わった時間
・起きたときの様子
・食べた後の様子
これを覚えておいてください。
自分を大切にすることで、相手を大切にすることができます。赤ちゃんが騒ぐと大きなストレスがかかりますが、対処法として次のようなものがあります。
・健康的な生活習慣を維持しましょう。水をしっかり飲んで健康的な食事をし、赤ちゃんが寝ているときに眠りましょう。言うは易く行うは難しですが、カフェインでは昼寝の代わりになりませんし、食事としてカウントされることもありません。
・助けを求める。友人や家族が助けてくれるなら、あなたが寝ている間、洗濯物を干したり、買い物をしたり、赤ちゃんの相手をしてもらいましょう。
・感情の起伏を知り、心の準備をしておく。小さな足の指をくすぐったり、愛情に包まれた次の瞬間には、まともに眠れるのか、自分だけの空間はあるのかと不安になるかもしれません。まったくもって普通のことです。
・視野を広く持ちましょう。騒がしい赤ちゃんもやがて落ち着き、すくすくと育ちます。そうした過去に目を向け、その瞬間に感謝することを忘れないでください。
・景色を変えましょう。家の外に出て、赤ちゃんを散歩やドライブに連れて行ってあげましょう。赤ちゃんが落ち着くだけでなく、あなたにとっても考え直すいい機会になるでしょう。
・以前のように優先順位を気にしなくても大丈夫。毎日3食用意したり、ソファの下に掃除機をかけたりする必要はありません。新米パパママには「家事免除」のパスがあるのです。
・助けを求める。単に助けを受け入れるだけではありません。特に気難しい赤ちゃんを持つのは大変なことで、時には助けが必要なこともあります。圧倒されたり落ち込んだりしたときは、医師やメンタルヘルスの専門家に相談してください。
新生児を持つことは本当に疲れます。騒ぐ赤ちゃんがいるとそのストレスはさらに大きくなります。以下のような簡単なテクニックで、赤ちゃんを落ち着かせましょう。
・おくるみ
・落ち着く音と穏やかな動き
・何かを吸わせる
また、次のような原因も考えられます。
・空腹
・食物過敏症
・オムツの汚れ
・温度
・疲労
・病気
しかし、これらのどの原因も当てはまらない場合は、赤ちゃんは生後3ヶ月の間、よく騒ぐことを覚えておいてください。
そして、赤ちゃんを落ち着かせようとする一方で、自分自身の健康に気を配りながら赤ちゃんをケアすることも忘れないでください。

本稿では、染色体によって決定される人の性を指す場合は「生まれながらにして男性に割り当てられた人」「生まれながらにして女性に割り当てられた人」、性別を指す場合は「男性」「女性」を使用します(非特定な表現を用いる資料から引用する場合を除く)。
性別は染色体によって決定され、性別は時代や文化によって異なる社会的構成要素である。この2つの側面は、歴史的にも現代の科学的一致によっても、領域の上に存在することが認められています。
テストステロンは、生まれながらにして男性である人と、生まれながらにして女性である人の両方の体内で作られるホルモンである。テストステロンは、思春期や生殖能力、性欲に関与しています。出生時に男性に割り当てられた人の場合、ほとんどのテストステロンは精巣で作られます。出生時に女性に割り当てられた人は、ほとんどのテストステロンは卵巣で作られます。
出生時に男性に割り当てられた人は、出生時に女性に割り当てられた人よりもテストステロンの値が高くなります。テストステロンは、多くの身体的特徴の発達に影響を及ぼします。筋肉量、骨量、体力、体毛を増加させる働きがあります。
体内のテストステロンの値は、体の必要性に応じて常に変化しています。しかし、体内のテストステロンの全体的な値も、生涯を通じて変化します。
一般的に、テストステロンは年齢とともに減少し、特に出生時に男性であった人は減少します。人によっては、この値が低すぎて、望ましくない影響を引き起こし、テストステロン値を上げる方法を探すことになります。
テストステロン値が低すぎるかどうかを知るためには、正常値を設定する必要があります。これは、臨床医にとって課題となっていました。しかし、2017年1月の内分泌学会のプレスリリースによると、最近の研究の結果、出生時に男性に割り当てられた人のテストステロン値の正常範囲:264~916ナノグラム/デシリットル(ng/dL)を定義することに成功しました。この範囲は、19歳から39歳の間に出生時に男性に割り当てられた人のうち、肥満がない人が対象です。
テストステロン検査は、血液中のテストステロンの量を測定します。医師があなたの血液中のホルモン値を検査したい場合、ほとんどの場合、検査の時間帯を指定します。ホルモン値は午前中に最も高くなるため、この検査は午前7時から10時の間に実施されることが多いです。医師はこの検査を一度以上行うこともあります。
医師は、テストステロン値に影響を与える可能性があるため、検査の前に特定の薬物の服用を中止するよう求めることがあります。あなたが服用しているすべての薬について医師に伝えることが重要です。この時市販薬と処方薬の両方を含めてください。
テストステロンの在宅検査キットも販売されています。このキットでは、あなたの唾液を使って、ホルモンレベルを検査します。テストを受けた後、サンプルを研究室に送り、検査をしてもらいます。
テストステロン値の上昇を助けるために、抵抗運動を加えたり、体重を減らすなど、特定のライフスタイルの変化があるかもしれません。
研究によると、ウェイトリフティングのような抵抗運動は、テストステロン値の一時的な上昇に関連していることが示されています。
1999年の古い研究によると、重いウエイトトレーニング後のテストステロンの増加は、通常、生まれたときから男性である高齢者よりも若い人の方がはるかに高く、全体的にテストステロンレベルを大きく増加させることはないようです。
運動、特に有酸素運動は、体重減少に貢献し、テストステロンの値を高めるために役立ちます。
低テストステロン値を治療する生活習慣の改善や運動量の増加に加え、体内のテストステロン量を増やすのに役立つ他の選択肢もいくつかあります。これらの選択肢の中には、臨床試験で証明されたものもいくつかあります。その他の人たちは、テストステロン値を上げると主張しても、その主張を裏付ける実質的な証拠を提供していません。
もちろん、テストステロン値について心配な場合は、医師に相談することをお勧めします。医師は、あなたのテストステロン値を確認し、治療計画を立てる手助けをしてくれるはずです。ここでは、テストステロン値の低下を治療する最も一般的な方法をいくつか紹介します。
ハーブのサプリメントの中には、「テストステロンブースター」と謳うものがあります。これらの製品の製造者は、成分がテストステロン値を上げるのに役立つと主張しています。
しかし、その有効性を裏付ける十分な研究はなく、これらの製品は、実際にはその主張を裏付ける成分を持っていないかもしれません。
実際、2020年の研究は、“テストステロン増加 “や “性欲改善 “と宣伝されている50のサプリメントをテストしました。その結果、成分を基にその主張を裏付けるデータがあるものは25パーセント以下であることがわかりました。さらに、検証したサプリメントの10パーセントは、テストステロンに悪影響を及ぼす成分を含んでいたそうです。
さらに、これらの製品は、食品医薬品局(FDA)による厳密な規制を受けていません。つまり、有効性のテストや評価が行われていないため、未発表の成分が含まれていたり、予期せぬ副作用があったりする可能性があります。テストステロン効能促進剤」を服用する前に、医師と相談し、FDAが承認し、臨床的に効果が証明されている代替治療について相談することを検討してください。
テストステロンレベルを高めるのに役立つ、より自然なステップがあることに気づくかもしれません。
食品によっては、体がテストステロン値を適度に調整するのを助ける役割を果たすものがあります。
亜鉛とビタミンDを多く含む食品を十分に摂取することで、テストステロンを正常なレベルに保つことができるかもしれません。
ここでは、テストステロン値を健康に保つために必要なビタミンとミネラルを摂取するのに役立ちそうな、食品を7つ紹介します。
2018年の動物実験では、亜鉛の補給が、限界亜鉛欠乏症の人のテストステロンと生殖能力を高めることが示唆されています。
テストステロン補充療法は、テストステロン値が異常に低い人の治療に役立つために使用されます。
テストステロンのレベルが異常に低いと、正常な身体機能に影響を与える可能性があります。筋肉量の減少、性欲の減退、勃起不全(ED)、イライラや抑うつなどの気分の変化などの原因となることがあります。
テストステロン補充療法では、処方されたテストステロン薬を、錠剤、パッチ、皮膚に塗るジェルなどの形で服用します。テストステロン療法は、注射の形で行うこともできます。
テストステロン注射は、テストステロン補充療法のより一般的な形態の1つです。通常、医師によって投与されます。他の治療法に比べて、必要な回数が少なくなります。
テストステロン補充療法には多くのリスクがあります。テストステロン補充療法を受ける場合、テストステロン値をチェックし、以下のような潜在的な副作用を監視するために、頻繁に血液検査を行うことが必要です:
・体液貯留
・ニキビ
・前立腺腫大
・低い出生率
・睡眠時無呼吸症候群
・血栓
・赤血球の増加
副作用は、使用するテストステロン療法の種類によって異なる場合があります。
テストステロンが異常に低下した場合の症状は煩わしく、生活の質に影響を及ぼす可能性があります。これらの症状には、以下のようなものがあります:
・体毛の減少
・筋量低下
・性欲の低下
・勃起障害
・胸部組織の増加
これらの症状の1つ以上を経験し、それが何か他の原因によるものだとは考えられない場合、医師に相談してください。医師が、あなたの症状がテストステロン値の異常な低下に関連していると考える場合、あなたの値を検査することができます。
出生時に男性と判定された人のテストステロン値は、値が急上昇する思春期の始まりから、徐々に減少し始める30代まで、ほぼ一定に保たれます。
人によっては、テストステロン値が異常に低くなることがあります。
テストステロン値が低くなる原因には、以下のようなものがあります:
・加齢
・思春期遅発症
・精巣障害(トラウマやアルコール中毒、流行性耳下腺炎によるもの)
・視床下部疾患
・下垂体疾患
・非がん性下垂体腫瘍
・化学療法
また、以下のような多くの遺伝病がテストステロン値に影響を与えることがあります:
・クラインフェルター症候群
・カルマン症候群
・筋強直性ジストロフィー
出生時に女性に割り当てられた人の低テストステロン
テストステロンは、生まれながらにして女性に割り当てられた人々にとって重要な役割を担っています。しかし、テストステロン値は、生まれながらにして男性に割り当てられた人よりも、これらの人たちの方が自然に低いです。
通常、出生時に女性に割り当てられた人のテストステロン値が低くても、問題はありません。しかし、高すぎる場合は、好ましくない症状を引き起こす可能性があります。例えば以下のようなものがあります:
・月経不順
・不妊症
・顔や体の毛が濃ゆくなる
・深みのある声
出生時に女性に割り当てられた人のテストステロン値が高いのは、以下のような原因が考えられます:
・多嚢胞性卵巣症候群
・先天性副腎皮質過形成症
・卵巣癌
・副腎腫瘍
米国泌尿器科学会によると、以下のようなテストステロン低下の症状がある場合は、医療機関を受診する必要があります:
・性欲の低下
・勃起機能の低下
・疲労
・除脂肪体重の低下
・癇癪
・うつ病
EDがTレベル低下の症状であることは注目すべきですが、テストステロン補充がEDも治療できることを示す強い相関関係はありません。もしあなたがEDを経験しているならば、医師に相談する価値があります。医師は、Tレベルの低下がEDの症状の原因であるかどうかを確認したり、より効果的な他の治療法を検討する手助けをしてくれるでしょう。
テストステロンの低下を放置するとどうなるのでしょうか?
生まれつき男性である人は、年齢とともにテストステロン値が低下していくのが一般的です。しかし、これらのレベルが著しく低い場合、短期および長期の症状があります。
低テストステロンの最も明白な症状のいくつかは、ED、性欲の低下、うつ病、仕事に集中する難しさ、および体重の増加などがあります。治療がされていない低テストステロン値から発展する可能性がある長期的な症状は、筋肉量の損失や骨粗しょう症として知られている骨を弱める物があります。
テストステロンが低下している人に対するテストステロン療法の潜在的な利点は以下の通りです:
・性欲の増加
・性機能の改善
・気分が良くなり、幸福な状態となる
・筋量増加
・骨密度増加
2017年の臨床批評によると、加齢に伴うテストステロンの減少に対する男性テスト論療法の効果については、相反する根拠があるようです。
いくつかの研究は、高齢の男性のEDの改善を示していますが、他の研究はそうではありません。テストステロン療法が、テストステロン値が正常な男性のEDを改善するという根拠はありません。
テストステロン療法は、テストステロン欠乏症の中年男性には、腰椎の骨密度を増加させるようです。
また、一貫して除脂肪体重を増加させ、脂肪体重を減少させますが、その効果量は小さいです。
出生時に男性に割り当てられた人と、出生時に女性に割り当てられた人では、テストステロン補充療法の副作用は違うのですか?
テストステロン療法の副作用は、出生時に割り当てられた性別によって異なる可能性があります。出生時に男性に割り当てられた人におけるテストステロン補充療法の副作用は、以下の通りです:
・にきび
・赤血球増加症(もし赤血球の量が通常より多い場合)
・精子生産の低下
・潜在性前立腺癌のリスク増加
出生時に女性に割り当てられた人におけるテストステロン療法の副作用は、以下の通りです:
・にきび
・余分な体毛の成長
・体重増加
・体液貯留
・気分の不安定さ
・怒り
まれに、副作用として以下のようなことが起こることがあります:
・声が深くなる
・脱毛症
・クリトリスの肥大
2015年の報告でFDAは、テストステロンの使用は心血管リスクの上昇と関連する可能性があると警告しました。しかし、他の研究の批評では、リスクの増加は見つかりませんでした。今のところ、テストステロン療法が心血管系の健康に及ぼす影響は不明なままですが、研究は現在も継続中です。
テストステロンレベルを完全に補充できるかどうかは、医師からどのような治療を受けるかによって大きく異なります。食事や運動習慣を変えるなど、より自然な方法を選択した場合、Tレベルの上昇が見られるかもしれませんが、食事、運動、サプリメントだけで20代の頃の値に戻れる可能性は極めて低いでしょう。
テストステロンクリームや注射は、失われたテストステロンのかなりの量を補うことができますが、これらの治療に対する反応は人それぞれなので、あなたのTレベルが完全に補充されない可能性もあります。
さらに重要なのは、これらの補充療法を使いすぎた場合の副作用と結果について議論する価値があるということです。まず医師に相談することなく、服用量や使用頻度を増やすべきではないでしょう。これらの治療法の誤用による重大な副作用には、脳卒中、心臓発作、前立腺がんのリスク上昇、肝臓疾患、前立腺肥大などがあります。
生まれつき男性である人のテストステロン値は、年齢とともに少しずつ自然に減少していきます。しかし、人によっては、この値が低すぎて、好ましくない症状を引き起こすことがあります。治療は可能ですが、医師が1回以上の血液検査でテストステロン値の低さを確認することが重要です。医師は、テストステロン低下の原因を特定するために、他の検査も行うことがあります。
生まれながらにして女性に割り当てられた人の場合、テストステロン値が低すぎるのではなく、高すぎることがより懸念されます。テストステロンが高いという症状は、治療が必要な基礎疾患の兆候である可能性があります。

消化器系は、体の中で複雑に入り組んだ幅広い部分です。口から直腸に至るまで、その範囲は多岐にわたります。消化器系は、体に必要な栄養素の吸収を助け、老廃物を排出する役割を担っています。
消化器系の問題は、不快な症状以上の意味を持つことがあります。ちょっとした不調を放置しておくと、より深刻な慢性疾患につながることもあります。
消化器系の問題は非常に多くの種類があるため、つい見過ごしてしまうかもしれません。一般的な消化器系の問題や緊急時の症状について理解し、医師に相談するタイミングを見極めることが大切です。
慢性的な便秘は、老廃物の排出に問題があることを示します。これは、結腸が便を消化管の他の部分に通過させたり移動させたりすることができない場合に最もよく起こります。腹痛や腹部膨満感、排便回数が減る(いつもより痛みが強くなる)ことがあります。
慢性的な便秘は、米国で最も一般的な消化器系の問題の1つです。十分な食物繊維を摂り、水を飲み、運動することで、便秘を改善することができます。また、より深刻な場合には、薬物療法も有効です。
食物不耐症は、消化器系が特定の食品を受け入れられない場合に起こります。じんましんや呼吸器系の問題を引き起こす可能性のある食物アレルギーとは異なり、不耐症は消化にのみ影響を及ぼします。
食物不耐症の症状には、以下のようなものがあります:
食物不耐症の診断は、通常、食事日記をつけ、それを見直すことによって行います。いつ、何を食べたかを記録することで、どの食品が症状の引き金になっているかを特定することができます。
胸焼けは、多くの大人にとって時折起こるものです。これは、胃酸が食道に逆流することで起こり、胸の痛みや 特徴的な胸焼けを引き起こします。
胸焼けが頻繁に起こる場合は、胃食道逆流症(GERD)である可能性があります。このような頻繁な胸焼けは、日常生活に支障をきたし、食道にもダメージを与える可能性があります。
GERDの症状には、以下のようなものがあります:
胸焼けを抑えるための薬が必要な場合もあります。食道が損傷すると、嚥下が困難になり、他の消化器系に支障をきたすことがあります。
炎症性腸疾患(以下IBD)は、慢性的な病気の一種です。消化管の1つ以上の部分に影響を及ぼします。
IBDには2つのタイプがあります:
クローン病:消化管全体が発症しますが、最も一般的なのは小腸と結腸です。
潰瘍性大腸炎:大腸だけが発症します。
IBDは、腹痛や下痢など、より一般的な消化器系の病気を引き起こします。その他の症状としては、以下のようなものがあります:
IBDは、できるだけ早く診断し、治療することが大切です。快適に過ごせるだけでなく、早期治療により消化管へのダメージも軽減されます。
消化器内科医は、消化器系に関わる病気の診断と治療を専門に行う医師です。消化器系の問題が続くようなら、予約を取るべき時です。
いくつかの予兆は、より深刻で、緊急の医療問題があることを意味します。これらの予兆には、以下のようなものがあります:
これらの症状は、感染症、胆石、肝炎、内出血、癌の予兆である可能性があります。
消化器系の問題は、治療と生活習慣の改善で乗り越えられる可能性があります。消化器系の特定の病気は長期にわたるかもしれませんが、薬によって症状を緩和することができます。
消化器系の問題を特定し、消化器内科医に相談することで、医師が適切な診断をしてくれるようになる場合もあります。消化器系の問題を常に我慢する必要はないことを忘れないでください。

筋肉痛(筋痛)はよくある症状です。あなたも筋肉に違和感を感じたこと、ありますよね?
筋肉組織は体中にあるため、筋肉痛はどこにでも起きます。でも、その原因は1つではありません。
使いすぎや怪我はよくあることですが、痛みが続くなら、他の原因も考えてみましょう。
筋肉痛になった人は、多くの場合、その原因を簡単に特定することができます。というのも、筋肉痛の多くは、ストレスや緊張、運動不足が原因となっているからです。主な原因は、次のようなものがあります:
・一部または複数の部位の筋肉の緊張
・激しい運動による筋肉の痛み
・負荷のかかる動作や運動による筋肉へのダメージ
・準備運動や運動後の体のケアをしない
すべての筋肉痛が、ストレスや緊張、運動と関係しているわけではありません。筋肉痛を医学的に説明すると、次のようなものがあります:
・線維筋痛症(特に痛みや痛みが3ヶ月以上続く場合)
・慢性疲労症候群
・筋膜性疼痛症候群
・インフルエンザ、ポリオ、細菌感染症などの感染症
・ループス、皮膚筋炎、多発性筋炎などの自己免疫疾患
・スタチン、ACE阻害剤、コカインなど、特定の薬物や薬剤の使用
・甲状腺機能低下症や甲状腺機能亢進症などの甲状腺の病気
・低カリウム血症
たいていの場合、自宅でケアすると良くなります。怪我や使いすぎによる筋肉の不快感を和らげる方法は、次のようなものがあります:
・筋肉痛が起きている部位を休ませる
・イブプロフェン(アドビル)などの市販の鎮痛剤を服用する
・痛みを和らげ、炎症を抑えるために、患部に氷を当てる
捻挫・挫傷後1~3日は氷を使い、3日以降も痛みが残っている場合は温めるといいでしょう。
他にも、次のようなものがあります:
・軽くストレッチをする
・筋肉痛が治るまで激しい運動を避ける
・筋肉痛が治るまでウェイトリフティングなどのトレーニングを避ける
・休養をとる
・ヨガや瞑想など、ストレス解消に効く運動で緊張をほぐす
筋肉痛はあなたの体に悪影響を及ぼすこともあり、家庭での治療では根本的な解決にならない場合もあります。また、体に深刻な問題が起きているサインであることもあります。
以下のような場合は、医師の診断を受ける必要があります:
・自宅療養で数日経っても治らない痛み
・原因不明で起こる筋肉痛
・発疹を伴う筋肉痛
・ダニに刺された後の筋肉痛
・発赤・腫れを伴う筋肉痛
・薬服用の直後に起こる痛み
・高熱を伴う痛み
筋肉の痛みとともに、次のような症状があったら、緊急事態の可能性があるので、できるだけ早く病院へ行きましょう:
・急なむくみ、尿量の減少。
・嚥下障害
・嘔吐・発熱
・呼吸のしづらさ
・首すじのこり
・筋肉の衰弱
・患部を動かすことができない
緊張や運動が原因の筋肉痛にならない為に、以下の対策をしましょう:
・運動前や運動後にストレッチする
・準備運動や運動後のケアを、それぞれ5分程度行う
・運動時は、水分補給をしっかりする
・筋肉を良い状態に保つために、定期的に運動する
・デスクワークなど、筋肉が緊張しやすい姿勢で働いている方は、定期的に立ち上がってストレッチをする
激しい運動をする人や運動を始めたばかりの人が筋肉痛になるのは、よくあることですよね。
自分の体の声に耳を傾け、筋肉が痛くなり始めたら、運動を中止して、筋肉を痛めないような無理のない運動から始めましょう。
あなたの筋肉痛は、緊張や運動以外の原因によるものかもしれません。ですから、筋肉痛を専門とする医師のアドバイスを受け、まずは治療に専念しましょう。
目安としては、数日間自宅療養や安静にしていても痛みが治まらない場合は、医師の診察を受けることをお勧めします。